Informieren Sie sich über Vorhofflimmern
Wussten Sie, dass Schlaganfälle die häufigste Komplikation bei Vorhofflimmern sind?1
Das Risiko besteht. Aber die Angst vor einem Schlaganfall muss nicht lebensbestimmend sein.
Bitte beachten Sie, dass es in einigen Ländern der EU (Bulgarien, Zypern, Estland, Frankreich, Griechenland, Ungarn, Irland, Italien, Lettland, Litauen, Luxemburg, Malta, Polen, Portugal, Rumänien, Slowakei, Belgien, Niederlande, Slowenien und Spanien) gegen das Gesetz verstößt, öffentlich für medizinische Geräte zu werben. Wenn Sie aus einem dieser Länder auf diese Website zugreifen und keine medizinische Fachkraft sind, müssen Sie daher diese Website sofort verlassen, da Ihnen ansonsten Informationen angezeigt würden, die möglicherweise nach den Gesetzen Ihres Wohnsitzlandes gesetzlich verboten sind. Sollten Sie diesen Warnhinweis ignorieren, übernimmt Boston Scientific keine Haftung für etwaige Folgen, die Ihnen durch den Zugriff auf diese Informationen entstehen. Indem Sie auf "Akzeptieren" klicken, bestätigen Sie, dass Sie den Inhalt dieses Haftungsausschlusses verstanden haben und akzeptieren.
Wussten Sie, dass Schlaganfälle die häufigste Komplikation bei Vorhofflimmern sind?1
Das Risiko besteht. Aber die Angst vor einem Schlaganfall muss nicht lebensbestimmend sein.
mit Vorhofflimmern erleidet im Laufe seines Lebens einen Schlaganfall.2
bei Menschen mit Vorhofflimmern im Gegensatz zu solchen mit normalem Herzrhythmus.1
mit Vorhofflimmern, die Blutverdünner einnehmen, wären bereit, eine andere Behandlung auszuprobieren, um das Schlaganfallrisiko zu senken.3
Vorhofflimmern, auch als VHF bezeichnet, ist eine häufige Form von Herzrhythmusstörungen. Erfahren Sie im Anschluss mehr über die verschiedenen Arten, Symptome, Risiken und Behandlungen des Vorhofflimmerns.
Es gibt zwei Hauptarten des Vorhofflimmerns: valvulär und nichtvalvulär. Beim valvulären Vorhofflimmern liegt ein Problem an einer Herzklappe vor, zum Beispiel eine Verengung oder eine Operation an der Klappe. Nicht-valvuläres Vorhofflimmern bedeutet, dass das Vorhofflimmern nicht durch eine Herzklappenerkrankung verursacht wird. Diese Form ist die häufigste.1,2
Die Behandlungsmöglichkeiten für das nichtvalvuläre und das valvuläre Vorhofflimmern mögen unterschiedlich sein, aber die Folgen der Erkrankung sind häufig dieselben.1,2
Zum besseren Verständnis dieser Folgen ist es hilfreich ein wenig über die Funktionsweise Ihres Herzens zu wissen.
Personen mit VHF erleben eines oder mehrere der folgenden Symptome:3
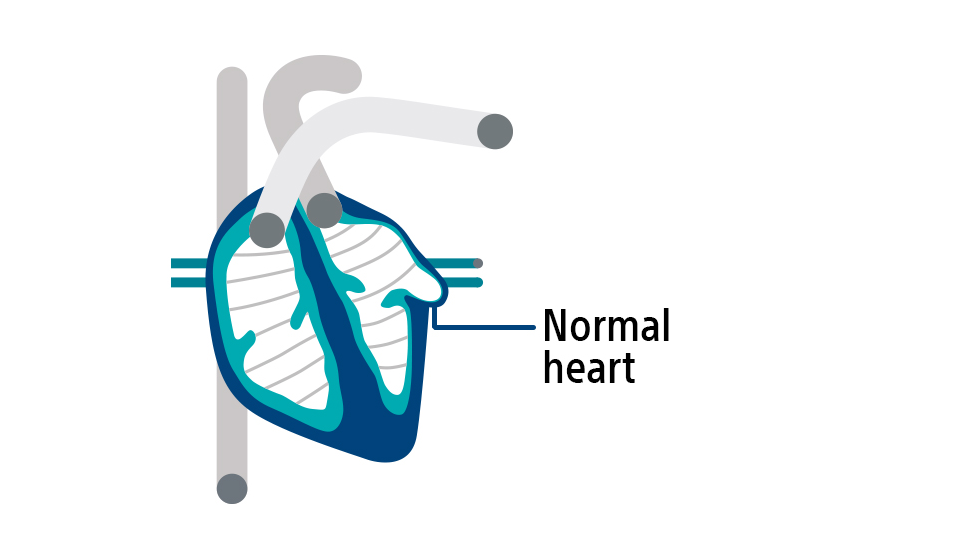
Ihr Herz besitzt ein elektrisches System, das die Frequenz und den Rhythmus Ihres Herzschlags kontrolliert. In einem gesunden Herzen sorgen die elektrischen Signale für einen gleichmäßigen Herzschlag und das Blut wird normal gepumpt.4
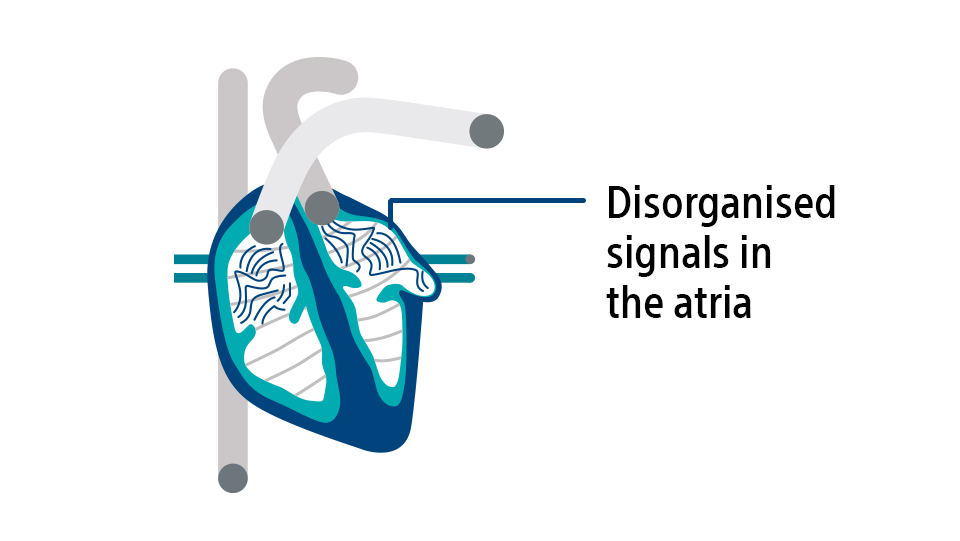
Bei Vorhofflimmern sind die elektrischen Signale im Herzen ungeordnet. Dadurch schlagen die oberen beiden Herzkammern, die Vorhöfe, sehr schnell und unregelmäßig (flimmern).4
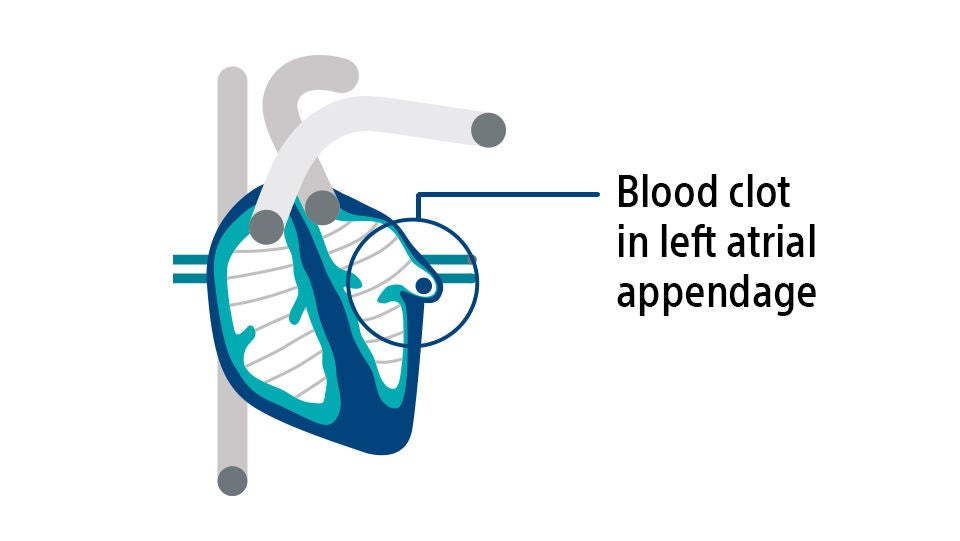
Da das Blut nicht normal aus dem Herz herausgepumpt wird, können Blutzellen leichter zusammenkleben und in einem Bereich des Herzens, das als linkes Vorhofohr bezeichnet wird, Gerinnsel bilden.5 Wenn sich das Blutgerinnsel löst, kann es über die Blutbahn ins Gehirn gelangen und dort einen Schlaganfall verursachen.4,5
Die häufigste Behandlung, um das Schlaganfallrisiko bei Vorhofflimmern zu senken, ist die Einnahme von Blutverdünnern. Dazu gehören Vitamin-K-Antagonisten (VKA) und neue orale Blutverdünner (NOAKs).
Vitamin-K-Antagonisten (VKA) und NOAKs senken das Risiko für Schlaganfälle durch Blutgerinnsel im Herzen sehr wirksam. Allerdings vertragen manche Patienten diese Medikamente nicht gut, und es besteht ein Risiko für Blutungen.
Bereit, auf Blutverdünner zu verzichten?
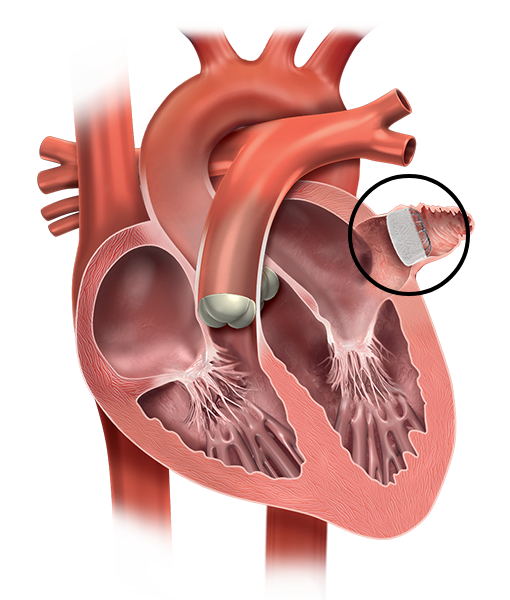
Das WATCHMAN-Implantat ist eine sichere, durch einen einmaligen Eingriff ermöglichte Alternative zu Blutverdünnern, um das Schlaganfallrisiko zu senken.
Das WATCHMAN-Implantat senkt das Schlaganfallrisiko, indem es das linke Vorhofohr im Herzen verschließt, wo sich mehr als 90 % der Schlaganfälle verursachenden Gerinnsel bilden.2
Sprechen Sie bitte mit Ihrem Arzt über die Risiken und Vorteile des WATCHMAN-Implantats.
Wenn bei Ihnen kürzlich Vorhofflimmern diagnostiziert wurde oder wenn Sie Symptome eines Vorhofflimmerns hatten, sind hier ein paar Fragen, die Sie Ihrem Kardiologen stellen sollten:
Wenn Sie bereits wegen Vorhofflimmern behandelt werden und eine Alternative zu Blutverdünnern benötigen, finden Sie heraus, ob das WATCHMAN-Implantat das Richtige für Sie ist.
Bei Menschen, die Blutverdünner nehmen, können selbst kleine Schnittverletzungen zu starken Blutungen führen. Erfahren Sie, wovor diese Menschen bei Blutverdünnern Angst hatten und warum sie sich für das WATCHMAN-Implantat entschieden haben, um ihr Schlaganfallrisiko bei Vorhofflimmern zu senken.
Vorhofflimmern kann auftreten, wenn sich das Herzgewebe verändert oder beschädigt wird oder wenn das elektrische System des Herzens gestört ist.2
Bestimmte Faktoren können das Risiko für Vorhofflimmern erhöhen, und zwar:2
Es gibt verschiedene Möglichkeiten, Vorhofflimmern zu behandeln – je nachdem, welche Beschwerden Sie haben und welche Ergebnisse Ihre Untersuchungen zeigen.Ihr Arzt wird die Optionen mit Ihnen besprechen und Ihnen helfen, die Behandlung zu finden, die am besten zu Ihrer Situation und Ihrem Lebensstil passt.
Wenn bei Ihnen Vorhofflimmern festgestellt wurde, gibt es mehrere Behandlungsmöglichkeiten, um das Schlaganfallrisiko zu senken und die Symptome zu kontrollieren.

Kardioversion kann als geplantes Verfahren oder in Notfällen eingesetzt werden.
Dabei werden leichte Stromimpulse an das Herz abgegeben, um den normalen Herzrhythmus schnell wiederherzustellen. Eine Kardioversion kann auch mithilfe von Medikamenten durchgeführt werden. Obwohl das Risiko gering ist, ist die Kardioversion in der Regel keine langfristige Lösung.
Medikamente sind oft die erste Wahl bei der Behandlung von Vorhofflimmern. Es sind eine Vielzahl an medikamentösen Behandlungen verfügbar, die sich in zwei Haupttypen einteilen lassen:
Ihr Arzt prüft, wie gut Sie die Medikamente vertragen, wie sie sich auf Ihren Alltag auswirken und ob sie Ihr Vorhofflimmern sowie das Schlaganfallrisiko ausreichend kontrollieren. Auf dieser Grundlage wird entschieden, ob diese Behandlung für Sie geeignet ist oder ob eine andere Möglichkeit in Betracht gezogen werden sollte.
Blut wird von der linken oberen Herzkammer (linker Vorhof) in alle Bereiche des Körpers, einschließlich des Gehirns, gepumpt. Das linke Vorhofohr ist der Teil des Herzens, in dem sich Blut ansammeln und zusammenklumpen kann, wenn sich die oberen Herzkammern (Vorhöfe) nicht richtig zusammenziehen. Indem dieses „Reservoir für Blutgerinnsel" verschlossen wird, sinkt das Schlaganfallrisiko deutlich und die langfristige Einnahme von Blutverdünnern kann vermieden werden.
Das FARAPULSEᵀᴹ PFA-System wurde speziell als Ablationsmethode der nächsten Generation mit herausragender Präzision und Genauigkeit entwickelt.
Literaturhinweise:
1. Noubiap JJ, Tang JJ, Teraoka JT, et al. Minimum National Prevalence of Diagnosed Atrial Fibrillation Inferred From California Acute Care Facilities. J Am Coll Cardiol. 2024 Oct 15;84(16):1501-1508.
2. Atrial Fibrillation Causes and Risk Factors. National Heart, Lung, and Blood Institute website. Updated November 30, 2022. Accessed March 6, 2025. https://www.nhlbi.nih.gov/health/atrial-fibrillation/causes
3. What Are the Symptoms of Atrial Fibrillation? American Heart Association website. Updated March 27, 2023. Accessed March 6, 2025. https://www.heart.org/en/health-topics/atrial-fibrillation/what-are-the-symptoms-of-atrial-fibrillation-afib-or-af
4. Treatment Options for Atrial Fibrillation. American Heart Association website. Updated March 27, 2023. Accessed March 6, 2025. https://www.heart.org/en/health-topics/atrial-fibrillation/treatment-and-prevention-of-atrial-fibrillation/treatment-options-of-atrial-fibrillation-afib-or-af
5. Atrial Fibrillation (Afib). Cleveland Clinic. Available at: https://my.clevelandclinic.org/health/diseases/16765-atrial-fibrillation-afib. Accessed June 10, 2024.
ACHTUNG: Aufgrund gesetzlicher Vorschriften dürfen diese Produkte ausschließlich an einen Arzt oder auf dessen Anordnung verkauft werden. Indikationen, Kontraindikationen, Warnhinweise und Gebrauchsanweisungen sind der Produktkennzeichnung des jeweiligen Produkts zu entnehmen. Die abgebildeten Produkte werden ausschließlich zu INFORMATIONSZWECKEN gezeigt und sind in bestimmten Ländern möglicherweise nicht zugelassen oder dürfen nicht verkauft werden. Dieses Material ist nicht zur Verwendung in Frankreich vorgesehen.